Grauer Star
Anatomie des Auges – was und wo ist die Augenlinse?
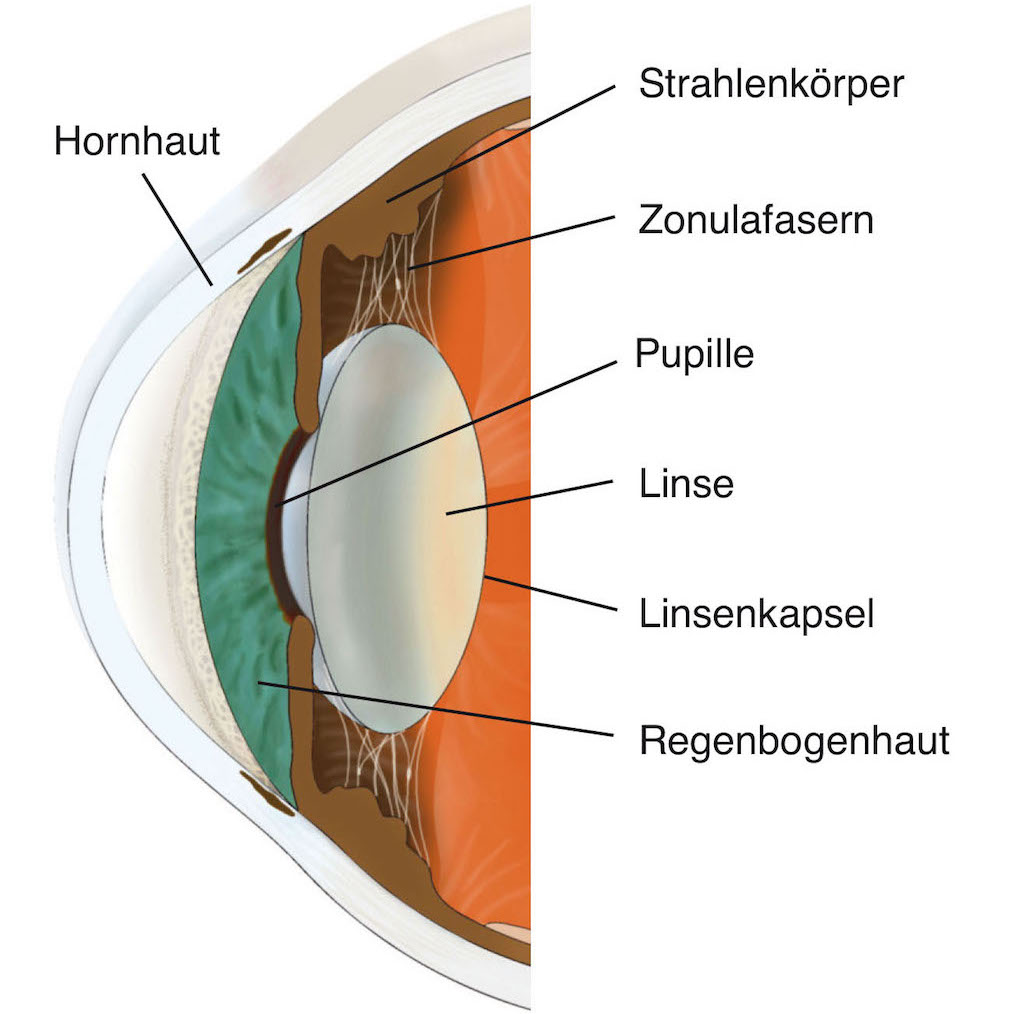
Die Augenlinse ist hinter der Regenbogenhaut und ihrer zentralen Öffnung (Pupille) durch zahllose feinste Fasern (Zonulafasern) am Strahlenkörper aufgehängt.
Sie besteht aus speziellen Eiweißstoffen, die durchsichtig sind und besondere optische Brechungseigenschaften besitzen. Eine feine, durchsichtige Haut (Linsenkapsel) umgibt die Augenlinse und verleiht ihr die Form, die sie für ihre Aufgabe benötigt. An dieser Linsenkapsel setzen die Zonulafasern von außen an.
Die Linse hat keinerlei Blutgefäße oder Nerven, da diese ihre Transparenz behindern würden. Deshalb bezieht sie die notwendigen Nährstoffe aus der sie umgebenden Flüssigkeit (Kammerwasser).
Wozu dient die Augenlinse?
Die Linse übernimmt neben der Hornhaut einen Teil der Lichtbrechung und die Fokussierung. Dafür besitzt die Linse die Fähigkeit, ihre Brechkraft vom Normalwert für die Ferne zum Scharfsehen in der Nähe zu verstärken (ähnlich der Linse in einem Fotoapparat). Diese Fähigkeit nennt man Akkommodation. Weil die Akkommodationsfähigkeit im Rahmen der Linsenalterung bei allen Menschen abnimmt, braucht man meist ab dem 45. Lebensjahr eine Lesebrille.
Was ist der Graue Star? Wie und warum bekommt man ihn?
Der Graue Star - der Fachausdruck ist „die Katarakt“- bezeichnet eine Trübung der Augenlinse.
Wie wird der Graue Star festgestellt?

Im Rahmen einer gründlichen Gesamtuntersuchung des Auges kann Ihr Augenarzt mit dem Sehtest eine etwaige Beeinträchtigung der Sehschärfe und/oder eine veränderte Brillenstärke feststellen.
Weiterhin kann er mit einem speziellen Mikroskop (Spaltlampe) die Augenlinse selbst auf Anzeichen des Grauen Stars untersuchen. Üblicherweise wird hierzu die Pupille erweitert, um die Linse besser sehen und beurteilen zu können.
Anhand weiterer Untersuchungen kann er auch abschätzen, ob und wie viel Sie von der Entfernung des Grauen Stars profitieren würden.
Wie bemerkt man selbst den Grauen Star?
Ist die Linse getrübt, wird das Licht gestreut und kann nicht mehr scharf auf der Netzhaut abgebildet werden. So, als sähe man durch eine schmutzige Fensterscheibe oder Brille, entsteht ein trüber Seheindruck und/oder eine verstärkte Blendempfindlichkeit. Dies fällt oft erstmals beim nächtlichen Autofahren auf.
Da es verschiedene Formen der Linsentrübung gibt, die auch unterschiedlich schnell fortschreiten, empfindet jeder Einzelne die Beschwerden etwas unterschiedlich.
Besondere Formen der Linsentrübung äußern sich in einer zunehmenden Kurzsichtigkeit, d. h. Sie bemerken z. B., dass Ihre Brille nicht mehr passt oder Sie gar ohne Brille besser sehen als mit.


Wann muss operiert werden?
Früher war man mit der Staroperation eher zurückhaltend und operierte erst, wenn der Star „reif“ war. Heutzutage operiert man den Grauen Star dann, wenn der Patient subjektiv im täglichen Leben beeinträchtigt ist. Daher wird der Operationszeitpunkt bei jedem Patienten individuell festgelegt. Wann und ob bei Ihnen der richtige Zeitpunkt gekommen ist, bespricht der Sie beratende Arzt mit Ihnen persönlich.
Was kann man ausser einer Operation noch tun?
Die einzige wirksame Behandlung des Grauen Stars ist die Operation, bei welcher die getrübte Linse entfernt und durch eine künstliche Linse ersetzt wird. Entscheiden Sie sich gemeinsam mit Ihrem Augenarzt zunächst gegen eine Operation, sollten jedoch regelmäßig Kontrolluntersuchungen erfolgen, denn der Graue Star kann in sehr fortgeschrittenem Stadium ein zunehmend höheres Operationsrisiko verursachen, im Extrem- fall sogar zu bedrohlichen Komplikationen für das Auge führen. Normalerweise ist man aber weit vor Erreichen dieses Stadiums im täglichen Leben so stark beeinträchtigt, dass man die Operation wünscht. Falls Sie Auto fahren, muss der Augenarzt bei eben dieser Kontrolluntersuchung feststellen, ob die vorhandene Sehschärfe hierfür noch ausreicht und ob Sie ggf. für das Fahren bei Dämmerung und Dunkelheit nicht zu blendempfindlich sind. In bestimmten Fällen kann eine neue Brille - wenn auch nur vorübergehend - noch helfen.
Medikamente, sonstige Maßnahmen oder Mittel, die das Auftreten bzw. Fortschreiten des Grauen Stars aufhalten oder verlangsamen können, gibt es leider nicht.
Nach der Operation braucht man keine Brille mehr - stimmt das so?
Die Stärke (Brechkraft) der Kunstlinse, die bei der Operation eingesetzt wird, wird für Sie individuell berechnet. Dabei können vorher bestehende Fehlsichtigkeiten ggf. (ganz oder teilweise) mit ausgeglichen werden. So kann man z. B. ein Auge, welches immer kurzsichtig gewesen ist, „normalsichtig“ machen, d. h. so einstellen, dass ohne Brille für die Ferne gut gesehen wird.
Eine Kunstlinse kann allerdings keine Naheinstellung (Akkommodation) leisten, wie es die junge natürliche Linse kann. Deshalb ist bzw. bleibt man nach einer Kunstlinsenimplantation weiter „altersweitsichtig“ und braucht eine Lesebrille.
Soll ohne Brille eine gute Nahsehschärfe erreicht werden (z. B. Lesen ohne Brille), so wird man das Auge mit der Kunstlinse auf eine gewisse Kurzsichtigkeit einstellen. Dann braucht man aber natürlich eine entsprechende Fernbrille.
Sie als Patient müssen sich also entscheiden, in welchem Bereich (Ferne, Nähe oder Zwischenentfernungen) Sie auch ohne Brille möglichst scharf sehen möchten.
Üblicherweise bevorzugen Menschen, die früher keine, eine schwache oder nur zum Lesen eine Brille brauchten oder aber mit Kontaktlinsen korrigiert waren, eine Einstellung mehr für die Ferne als für die Nähe.
Menschen, die hingegen ohne Brille in der Nähe gut sehen konnten (also kurzsichtig waren), möchten diesen Vorteil meist nicht aufgeben und lieber die Fernbrille behalten. Besteht eine starke Kurzsichtigkeit, wird man diese aus demselben Grund meist bis auf ca. -2 bis -3 Dioptrien abschwächen, was ohne Brille einen Leseabstand von 30–50 cm erlaubt.
Bitte beachten Sie: Bei diesen Überlegungen geht es immer nur darum, in welcher Entfernung man am liebsten auch ohne Brille gut sehen können möchte. Mit einer entsprechenden leichten Zusatzbrille (Ferne, Nähe oder Gleitsicht) kann man natürlich immer in allen Entfernungen scharf sehen (soweit das Auge sonst gesund ist)!
Welche Linse für Sie in Frage kommt und welche Zusatzkosten Sie dafür selbst tragen müssen, bespricht der Sie behandelnde Arzt mit Ihnen vor der Operation.
Das genaue Erreichen der geplanten Brechkraft kann jedoch nicht garantiert werden. Hierfür sind eine Reihe von physikalischen (z. B. Messgenauigkeit), technischen (z. B. Herstellungsgenauigkeit) und biologischen (z. B. Bau des Auges) Unwägbarkeiten verantwortlich, die außerhalb unseres Einflussbereiches liegen. Das heißt, wenn man z. B. eine Ferneinstellung anstrebt, kann trotz gewissenhafter Planung eine Restfehlsichtigkeit verbleiben, welche eine schwache Fernbrille erfordert.
- Sogenannte multifokale (in Wirklichkeit bifokale oder trifokale) Linsen können durch eine raffinierte Optik den „brillenlosen Sehbereich” vergrößern. Weil diese Linsen jedoch auch gewisse optische Nachteile haben, sind sie vor allem für solche Patienten geeignet, denen eine weitestgehende Unabhängigkeit von Brillen so wichtig ist, dass sie dafür gewisse Kompromisse bei der optimalen Bildqualität akzeptieren. Auch gibt es andere Sonderlinsen, z. B. solche, die eine Hornhautverkrümmung ausgleichen können. Sonderlinsen werden üblicherweise nicht von den gesetzlichen Krankenkassen übernommen.
Keinesfalls kann in irgendeiner Form Brillenfreiheit garantiert werden!
Die Vorbereitungen vor der Operation
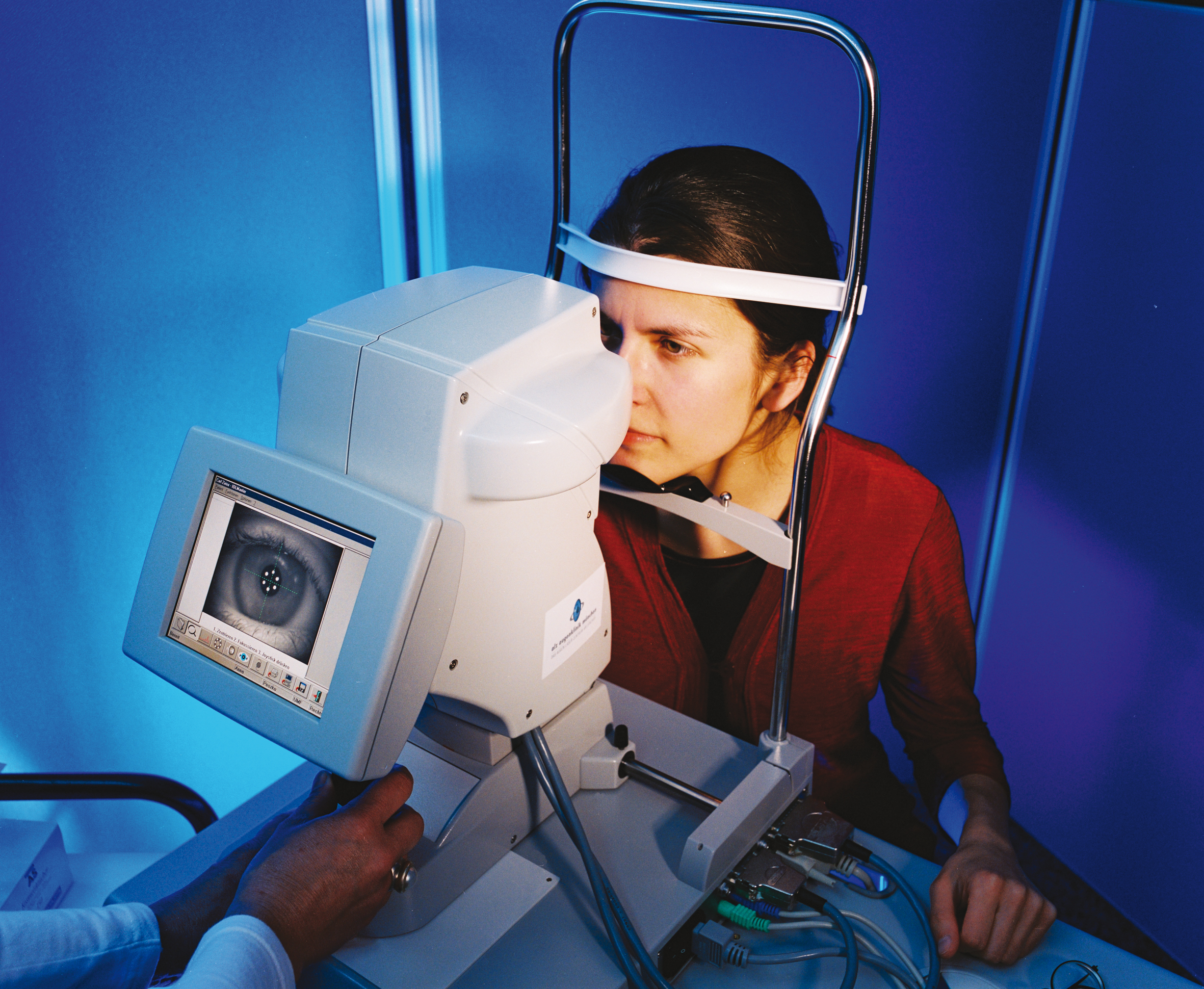
Ihre Augen werden vom Augenarzt zunächst gründlich untersucht. Hierzu wird die Pupille erweitert, sodass Sie nach der Untersuchung nicht Auto fahren dürfen.
Im Rahmen der Vorbereitung erfolgt auch eine Ausmessung der Augen, um die Stärke der Kunstlinse berechnen zu können, die später eingesetzt werden soll.
Zusätzlich wird Ihr Hausarzt gebeten, einen kurzen Bericht über Ihren allgemeinen Gesundheitszustand anzufertigen. Entsprechende Unterlagen werden Ihnen von uns ausgehändigt. Mithilfe seiner Stellungnahme lässt sich beurteilen, ob etwas dagegen spricht, diesen Eingriff bei Ihnen vorzunehmen.
Bei der Staroperation handelt es sich um einen körperlich kaum belastenden Eingriff, der üblicherweise in örtlicher Betäubung durchgeführt wird.
Grundsätzlich gilt für die Operation in örtlicher Betäubung: Bitte nehmen Sie alle Ihre Medikamente auch am Tag der Operation wie gewohnt ein. Selbst blutverdünnende Medikamente müssen und sollen nicht abgesetzt werden.
Sollte eine Vollnarkose geplant sein, wird ein Narkosearzt im persönlichen Gespräch mit Ihnen alles Nötige im Vorfeld erörtern.
Bitte beachten Sie auch die Checkliste am Ende des Artikels.
Örtliche Betäubung
Die örtliche Betäubung erfolgt entweder mittels Injektion (Parabulbäranästhesie) oder Tropfen (Tropfanästhesie).
Bei der Parabulbäranästhesie wird ein Betäubungs- mittel in die Gewebe neben dem Auge injiziert. Das Auge wird dadurch komplett betäubt und unbeweglich. Nachteil dieser Methodik ist, dass die Spritze als unangenehm empfunden werden kann und die Betäubung mehrere Stunden anhält. Weiterhin hat sie das seltene Komplikationsrisiko der Verletzung des Auges oder seiner Muskeln durch die Spritzennadel. Häufiger kommt es bei dieser Methode auch zu Blutergüssen im Bereich der Augenlider. Demgegenüber steht der Vorteil, dass das Auge und die Lider komplett unempfindlich (taub) sind und das Auge nicht mehr bewegt werden kann.
Bei der Tropfanästhesie hingegen wird die Betäubung der Augenoberfläche mit Augentropfen vorgenommen. Dies führt zur Ausschaltung von Schmerzen, während man etwas Druck oder die Berührung rund um das Auge noch fühlen kann. Die willkürliche Beweglichkeit des Auges fordert die aktive Mitarbeit während der Operation, d. h. man muss die Augen immer geöffnet halten und in das helle Licht sehen. Nachteil dieser Methode ist, dass unkontrollierte Augenbewegungen die Operation komplizieren können. Der Vorteil der Tropfanästhesie ist, dass keine Injektion neben das Auge erforderlich ist und bereits kurze Zeit nach der Operation keine Betäubung und Bewegungslähmung mehr besteht.
Welche die für Sie am besten geeignete Betäubungsmethode ist, wird miteinander individuell entschieden.
Was geschieht vor Operationsbeginn?

Als Vorbereitung wird zunächst die Pupille des zu operierenden Auges durch Augentropfen erweitert. Zum Betreten des OP-Bereichs wird Ihnen dann aus Hygienegründen spezielle Einmalkleidung über Ihre eigene Kleidung angelegt. Während der gesamten Aufenthaltszeit werden Sie von einem Narkosearzt betreut. Auf Wunsch wird er Ihnen ein Beruhigungsmittel verabreichen.
- Bitte beachten Sie, dass Ihnen nur dann beruhigende Medikamente verabreicht werden können, wenn Sie von einer Begleitperson abgeholt werden.
Nach der örtlichen Betäubung werden Sie vom Vorbereitungsraum in den Operationssaal gebracht. Dort deckt man Sie mit sterilen Tüchern ab, um eine Keimverschleppung in das Operationsgebiet zu verhindern. Sie fühlen sich im ersten Augenblick vielleicht etwas beengt, brauchen jedoch keine Angst wegen Luftnot zu haben. Ein spezieller Schlauch, der unter dem Tuch angebracht ist, führt Ihnen reinen Sauerstoff zu. Außerdem wird der Sauerstoffgehalt im Blut während der gesamten Operation überwacht.
- Patienten mit Platzangst sollten das beste Vorgehen vor dem Operationstermin mit unseren Ärzten besprechen.
Wie läuft die Operation ab?
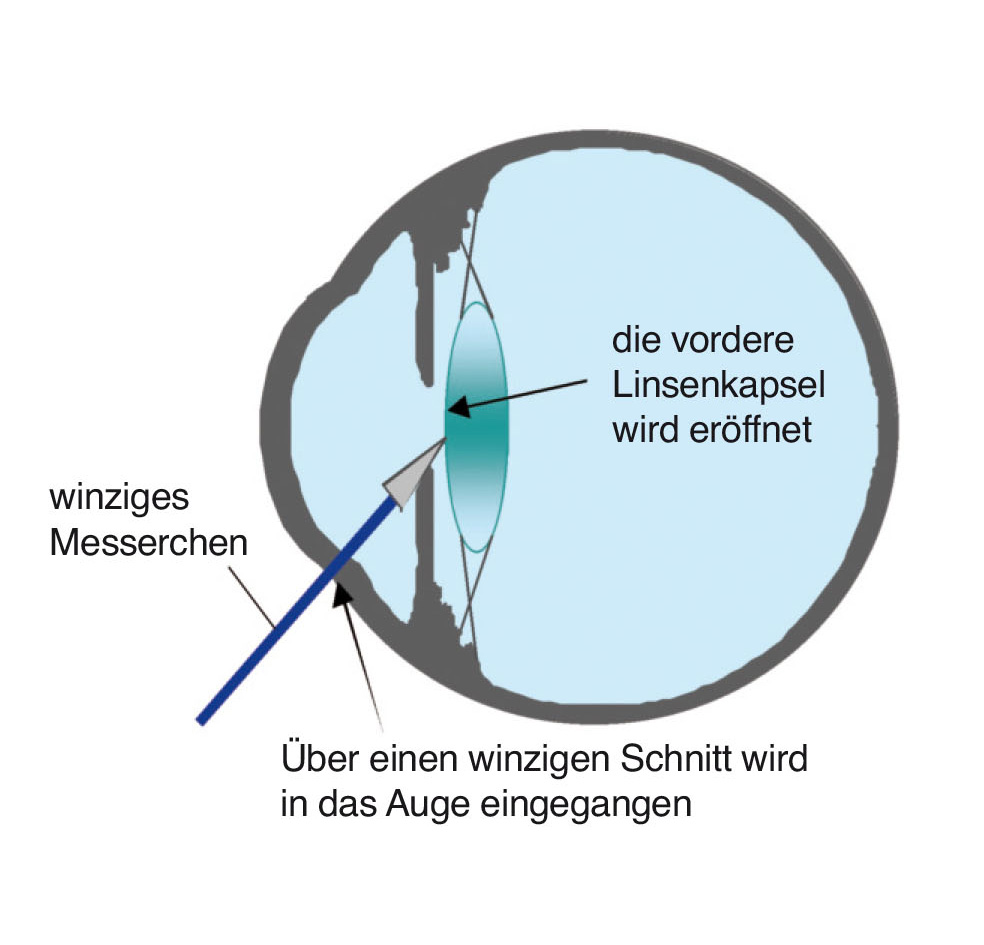
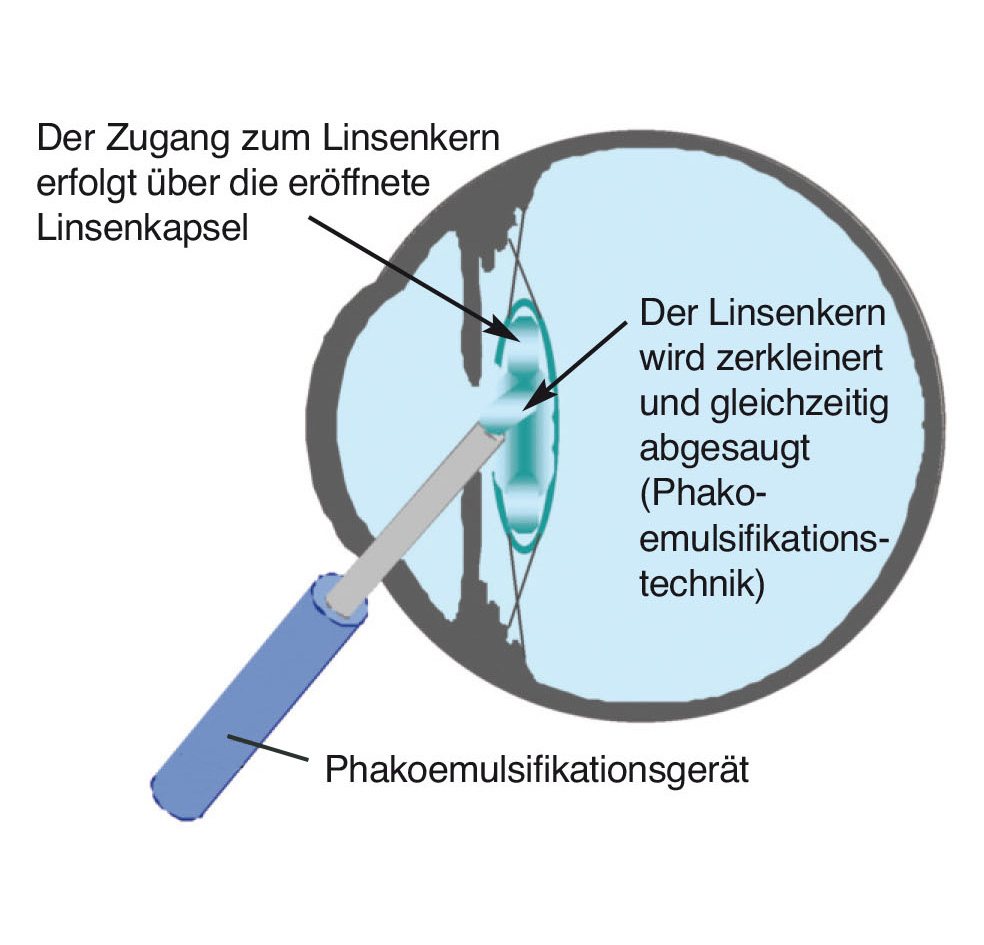
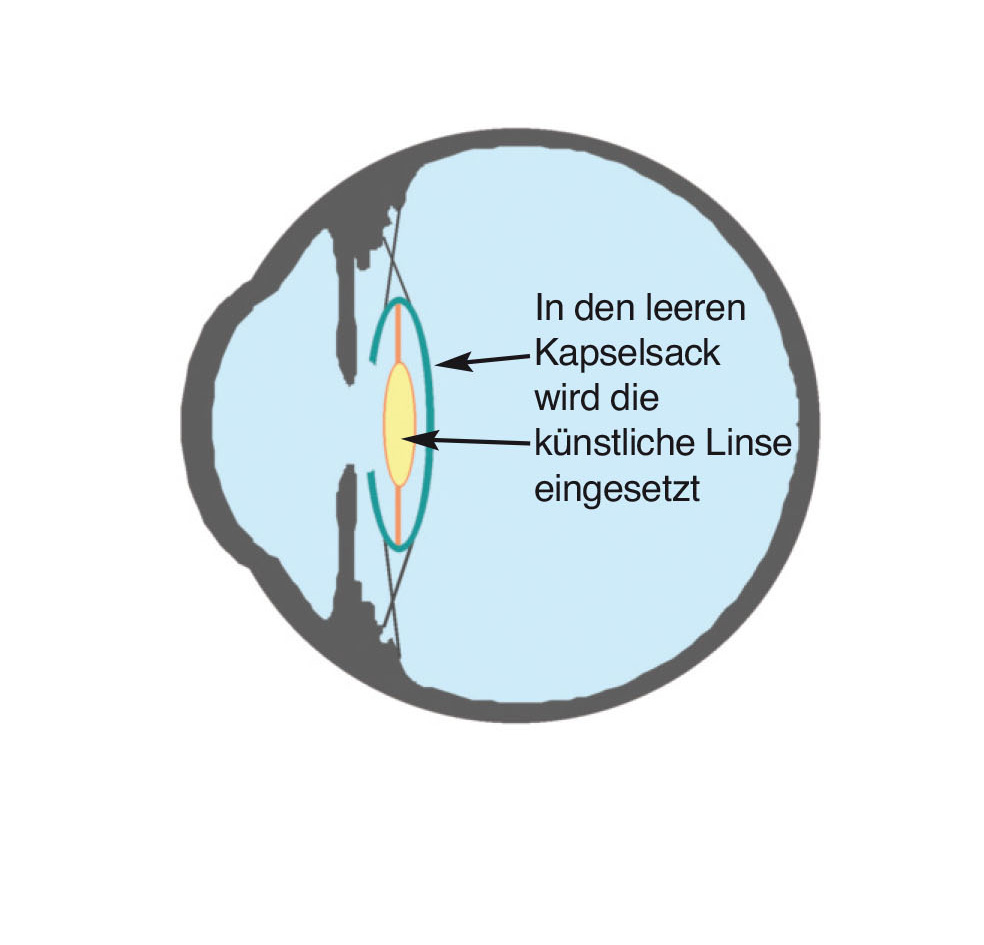
Die Operation wird unter einem speziellen Operationsmikroskop durchgeführt. Während der gesamten Operation werden die Augenlider mit einer feinen Klammer auseinandergehalten. Damit das Auge dabei nicht trocken wird, tropft man in regelmäßigen Abständen Benetzungsflüssigkeit auf die Augenoberfläche. Das Herablaufen der Flüssigkeit können Sie unter Umständen spüren. Als erster Operationsschritt erfolgt die Eröffnung des Augapfels durch einen kleinen Schnitt. Nun wird die hauchdünne Hülle (Linsenkapsel), die die Linse umgibt, eröffnet, um das getrübte Linsenmaterial zu entfernen. Dazu verwendet man ein Spezialgerät, das das Linsenmaterial durch feinste Ultraschallschwingungen zerstäubt und zugleich absaugt. Dieses Verfahren heißt Phakoemulsifikation. Zurück bleibt die klare, leere Linsenhülle (Kapselsack), in die die Kunstlinse eingesetzt wird.
Können Komplikationen auftreten?
Die Kataraktoperation nach heutigem Standard ist ein sehr sicherer Eingriff. Jedoch ist bei jedem chirurgischen Eingriff auch immer ein Risiko für Komplikationen gegeben. Bei der Kataraktoperation kann man in 90–95% der Fälle von einem im Wesentlichen komplikationsfreien Verlauf ausgehen. In 5-10 % kann es zu Komplikationen kommen, welche meistens behandelbar sind. Hier sollen nur einige Beispiele genannt werden: Es können Augendruckschwankungen auftreten, welche in aller Regel mit Augentropfen oder Tabletten behandelt werden können. Auch kann die Hornhaut durch eine Art Wundschwellung eintrüben, sodass das Sehen erst nach einiger Zeit klar wird. Manche Menschen haben hierfür eine besondere Veranlagung. Wenn sich die Hornhaut nicht von alleine „erholt”, kann in ganz seltenen Fällen eine Hornhautübertragung notwendig werden. Manchmal ist der Aufhängeapparat der Kapsel (Zonulafasern) so locker, dass der Kapselsack nicht erhalten werden kann und entfernt werden muss. Auch kann der Kapselsack bei der Operation einreißen. In diesen Fällen wird die Kunstlinse nicht an die übliche Stelle (in den Kapselsack) eingesetzt, sondern an eine andere Stelle im Auge. Manche Augen reagieren auf eine Kataraktoperation mit einer Schwellung der Netzhautmitte, welche sich bis auf seltene Ausnahmen wieder mit Medikamenten bessert. Auch kann in seltenen Fällen eine Netzhautablösung ausgelöst werden. Jedoch gilt für all diese Komplikationen, dass sie in aller Regel, teilweise mit einer nochmaligen Operation, beherrscht werden können, sodass ein Sehvermögen erreicht wird, welches wenigstens „brauchbar” ist.
Das Risiko, durch die Kataraktoperation am operierten Auge einen schweren irreparablen Sehverlust bis hin zur Erblindung zu erleiden, liegt heute unter 1:1000. Ursachen hierfür sind im Wesentlichen eine schwere Infektion (Endophthalmitis) oder eine massive Blutung der Aderhaut.
Wie geht es nach der Operation weiter?
Wichtig ist, dass Sie den Verband am Tag der Operation sowie die erste Nacht hindurch tragen, damit Sie nicht versehentlich am Auge reiben können. Am Tag nach der Operation wird der Verband abgenommen und das Auge vom Augenarzt untersucht. Nach der Abnahme des Verbands ist das Sehen oft noch nicht ganz klar. Dies liegt daran, dass das Auge nach der Operation natürlicherweise immer etwas entzündet und oberflächlich geschwollen ist. In der Regel verursacht der Heilungsverlauf nach der Staroperation keine nennenswerten Probleme und ist nach 6–8 Wochen endgültig abgeschlossen.
Verband: Im Regelfall muss der Verband nur in der ersten Nacht getragen werden. Sie können den Verband am nächsten Tag selbst entfernen oder auch bis zum Besuch beim Augenarzt belassen.
Augentropfen: Wichtig ist, dass Sie die verordneten Augentropfen sehr zuverlässig eintropfen. Wie lange und wie oft wird Ihnen Ihr Augenarzt mitteilen. Sollten Sie nicht sicher sein, ob ein Tropfen ins Auge gelangt ist, können Sie ohne Weiteres noch einen Tropfen nachgeben. Da das Auge nur eine bestimmte Menge an Flüssigkeit aufnehmen kann, laufen überschüssige Augentropfen aus dem Auge heraus. Sie müssen also keine Angst vor einer Überdosierung haben.
Kontrolluntersuchungen: Wenn Sie ambulant operiert worden sind, empfehlen wir immer eine augenärztliche Kontrolle am ersten Tag nach der Operation. Wann und wie häufig anschließend Kontrolluntersuchungen nötig sind, richtet sich nach dem Heilungsverlauf und wird Ihnen von Ihrem Augenarzt individuell empfohlen. Sind Sie stationär operiert worden, sollten Sie Ihren Augenarzt auf jeden Fall innerhalb der ersten Tage nach der Entlassung aus dem Krankenhaus aufsuchen.
Berührung des Auges: Sie sollten vermeiden während der ersten 6–8 Wochen direkten Druck auf das Auge auszuüben oder das Auge stark zu reiben. Eine leichte Berührung des Auges ist aber kein Grund zur Besorgnis.
Wasser, Schwimmen, Sauna: Dem normalen Waschen des Gesichts und dem Haarewaschen steht bereits wenige Tage nach der Operation nichts mehr im Wege, solange Sie behutsam vorgehen. Sie sollten nur in den ersten Wochen so weit wie möglich vermeiden, das Auge mit Seife in Berührung zu bringen. Der Besuch eines Schwimmbades oder einer Sauna sollte bis zur Abheilung (6–8 Wochen) ganz vermieden werden.
Schminke, Kosmetika: Wir empfehlen, in den ersten 4 Wochen nach der Operation auf Schminke oder Kosmetika im Augenbereich ganz zu verzichten.
Autofahren: Ob und wann Sie nach der Operation wieder Auto fahren dürfen, hängt von Ihrer Sehschärfe ab. Bitte besprechen Sie dies mit Ihrem Augenarzt.
Nähte: Manchmal wird die Operationswunde mit Nähten verschlossen. Ob diese entfernt werden müssen oder ob sie belassen werden können wird Ihnen von Ihrem Augenarzt mitgeteilt.
Körperliche Aktivität: Für etwa eine Woche wird man Ihnen vorsichtshalber raten, mit körperlichen Aktivitäten noch etwas zurückhaltend zu sein. Dies bedeutet, dass Sie sich zumindest in normalem Umfang auch bücken oder Gewichte tragen dürfen. Nur extreme Übertreibungen in dieser Hinsicht sollten Sie vermeiden. Insgesamt ist es ratsam, nach der Operation mit körperlicher Aktivität oder Sport langsam ansteigend zu beginnen. Sollten Sie dabei am operierten Auge einen Druck verspüren oder sollte das Auge schmerzen, müssen Sie die Aktivität sofort beenden. Bei Beschwerdefreiheit können Sie die Betätigung fortsetzen. Bei Ballsportarten ist es ratsam, das Auge durch eine Brille zu schützen.
Missempfindungen - Flimmern, Kratzen: Sehr aufmerksame Patienten können in der ersten Zeit nach der Operation manchmal ein Flimmern oder Zittern des Bildes am operierten Auge bemerken, was durch ein „Wackeln” der Kunstlinse bedingt ist. Auch kann die Kante der Linse bei bestimmtem Lichteinfall feine halbmond- oder sichelförmige Reflexe hervorrufen. Diese Symptome sind völlig harmlos und verschwinden nach komplettem Einwachsen der Kunstlinse praktisch immer. Sollte das Auge in der ersten Zeit nach der Operation kratzen oder ein stärkeres Fremdkörpergefühl bestehen, so ist dies auch keinerlei Grund zur Sorge. Diese Beschwerden kommen meist vom Operationsschnitt oder weil die Augenoberfläche durch die kortisonhaltigen Augentropfen trocken wird. Sie vergehen nach einiger Zeit ganz von selbst. Künstliche Tränen, als Augentropfen oder Augengel, können in der ersten Zeit die Lästigkeit der Beschwerden lindern.
Sehvermögen und Brille: Ihr Sehvermögen kann sich nach der Operation noch verändern, da die neue Linse erst in ihre endgültige Position „einwachsen” muss. Der Verwachsungsprozess der Linse ist spätestens etwa 6–8 Wochen nach der Operation abgeschlossen. Dann kann die neue Fern- und/oder Lesebrille bestimmt werden. In besonderen Situationen kann man unmittelbar nach der Operation bereits ein vorläufiges Brillenglas verordnen. Weil ein solches Glas ungenau ist und schon nach vergleichsweise kurzer Zeit nicht mehr „passt”, wird man dies aber nur in Einzelfällen tun. Wenn man in der Zeit bis zur Verordnung der endgültigen Brillenkorrektur entweder die alte Brille oder auch gar keine Brille trägt, ist dies für das Auge nicht schädlich. Man kann es so handhaben, wie es einem selbst am angenehmsten ist.
Verhalten im Notfall
Jede Verschlechterung am operierten Auge ist ein Notfall, z. B. Schmerzen, Sehminderung, Lichtblitze oder ein stark gerötetes Auge.
Bitte gehen Sie im Notfall SOFORT zu Ihrem Augenarzt oder Ihrem augenärztlichen Notdienst. Irren Sie im Zweifel lieber auf der vorsichtigen Seite! Denn ein wirklicher Notfall muss zeitnah erkannt und behandelt werden, damit keine bleibenden Schäden am Auge entstehen!
Für unsere Patienten ist im Notfall immer ein Arzt über die Vermittlung des Rotkreuzklinikums erreichbar:
Telefon (089) 1303 0.
Bitte beachten Sie auch die Empfehlungen aus der Broschüre „Hinweise für die Zeit nach Ihrer Augen-Operation“, welche Ihnen im Anschluss an die Operation durch den Arzt überreicht wird.
Der Nachstar
Der Nachstar bezeichnet eine Erscheinung, die einige Zeit nach Entfernung des Grauen Stars auftritt. Er äußert sich in erneutem Nebelsehen, ähnlich wie beim Grauen Star selbst.
Der Nachstar entsteht, da die (nicht entfernbaren) Zellen der Linsenkapsel, in der die künstliche Linse befestigt ist, versuchen, gewissermaßen eine neue Linse nachzubilden. Tatsächlich wird aber nur eine glasige, unregelmäßige Schicht daraus. In unterschiedlichem Ausmaß entsteht ein Nachstar immer und ist also keine Komplikation im eigentlichen Sinne. Bleibt der Nachstar, wie in den meisten Fällen, auf die äußeren Bereiche der Linse begrenzt, so ist er ohne Bedeutung für das Sehen. Nur wenn die trübe Schicht auf die zentralen Bereiche der Linsenkapsel (durch die man hindurchsehen muss) vorwächst, bewirkt sie eine Beeinträchtigung des Sehvermögens.
Wie wird der Nachstar behandelt?
Der Nachstar kann im Normalfall mit einem Laser entfernt werden. Dieser Eingriff ist nicht schmerzhaft und wird an einem dem Untersuchungsmikroskop ähnlichen Apparat in der Praxis durchgeführt. Anschließend kann man ohne Augenverband nach Hause gehen. Welche, wenn auch geringen Risiken dieser Eingriff beinhaltet, wird Ihnen vor der Behandlung erläutert. Hierzu gehören z. B. ein Anstieg des Augeninnendrucks, eine Schwellung der Netzhautmitte und (umstritten) das Auslösen einer Netzhautablösung.
Und nach dem Nachstar?
Nach der Nachstarbehandlung ist zur Sicherheit eine Kontrolluntersuchung notwendig. Ihr Augenarzt wird diese individuell mit Ihnen vereinbaren. Das nochmalige Auftreten eines Nachstars nach der Laserbehandlung ist eine extrem seltene Ausnahme.
Checkliste
Checkliste vor der Operation des Grauen Stars:
- Unterlagen zu Ihren allgemeinen Erkrankungen vom Hausarzt ausfüllen lassen (befinden sich im Kuvert, welches Ihnen bei der Vereinbarung des Operationstermins ausgehändigt wurde)
- Kontrolltermin für den Folgetag nach der Operation beim Augenarzt vereinbaren
Checkliste am Operationstag:
- Alle Medikamente wie gewohnt einnehmen, auch blutverdünnende Medikamente
- Bei Operation in örtlicher Betäubung leichte Mahlzeit zu sich nehmen
- Versichertenkarte und ggf. Überweisungsschein mitnehmen
- Wenn möglich eine Person organisieren, die Sie abholen kann
- Möglichst bequeme Kleidung tragen und Schmuck zu Hause lassen
- Kein Make-up verwenden
- Vom Hausarzt ausgefüllte Unterlagen, EKG und kleines Blutbild mitbringen



