Kollagenquervernetzung mit Riboflavin (Vitamin B2) und UV-A-Bestrahlung zur Behandlung des Keratokonus
Bei Ihnen wurde ein Keratokonus oder eine verwandte Veränderung der Hornhaut (z. B. Pellucide marginale Degeneration, Keratoglobus, Hornhautektasie nach LASIK) festgestellt, die man unter dem Oberbegriff „ektatische Hornhauterkrankungen“ zusammenfasst. Hierbei handelt es sich um eine meist kegelförmige Vorwölbung der Hornhaut, die durch eine zu geringe Hornhautstabilität bedingt ist.
Im Folgenden möchten wir Sie über die bei Ihnen mögliche Therapie der Kollagenquervernetzung informieren. Für weitere Fragen stehen wir Ihnen im persönlichen Gespräch gerne zur Verfügung.
Wie funktioniert die Kollagenvernetzung (Crosslinking) zur Behandlung der Ursache des Keratokonus?
Es wird vermutet, dass beim Keratokonus eine Störung zwischen den Kollagenmolekülen des bindegewebigen Stützgerüstes der Hornhaut vorliegt. Hierdurch ist die biomechanische Stabilität der Hornhaut infolge einer zu geringen Vernetzung des Kollagens reduziert.
Das Ziel bei der Kollagenvernetzung mit Riboflavin und UV-A-Licht besteht in der künstlichen Erhöhung des Grades der Vernetzungen in der Hornhaut, um so wieder eine ausreichende mechanische Stabilität herzustellen. Diese wird im Bindegewebe hauptsächlich durch die Zahl der Querverbindungen zwischen den Fasern eines Gewebes erzeugt. Ein Fortschreiten der kegelförmigen Aussackung der Hornhaut soll so verhindert werden.
Die photooxidative Quervernetzungsmethode mittels Riboflavin und UV-A-Licht ist in kurzer Therapiezeit einfach und sicher handhabbar und hat keinen Einfluss auf die Klarheit der Hornhaut und damit auf das Sehen.
Die Behandlung der anderen genannten Veränderungen entspricht der des Keratokonus, wobei die Behandlungsmethode bei Verdünnung vor allem im Randbereich der Hornhaut nur bedingt zum Einsatz kommen kann oder eine deutlich begrenztere Prognose hat. Insbesondere zur Wirksamkeit der Kollagenquervernetzung bei den verwandten Hornhautveränderungen gibt es bislang bei geringen Fallzahlen positive Hinweise für den Erfolg. In Anbetracht fehlender Behandlungsalternativen mit vergleichbar geringem Risikoprofil erscheint im Einzelfall ein Behandlungsversuch sinnvoll, zumal andere Therapieoptionen dadurch nicht beeinträchtigt werden.
Wann und für wen kommt die Behandlung in Frage?
Die Behandlung hat durch ihre Wirkungsweise also das Ziel einer Stabilisierung des Zustandes zum Behandlungszeitpunkt, indem sie das Fortschreiten der Hornhautverformung verlangsamt oder anhält. Deshalb ist sie immer dann sinnvollerweise zu erwägen, wenn zum einen mit dem gegenwärtigen Zustand noch ein brauchbares Sehvermögen mit verträglicher Korrektur zu erzielen ist, zum anderen ein weiteres Fortschreiten zu erwarten oder nachgewiesen ist. Sie ist deshalb umso sinnvoller, je weniger weit die Verformung bisher fortgeschritten ist und je schneller die Verformung fortschreitet bzw. dies zu erwarten ist, wie dies erfahrungsgemäß etwa bei sehr frühem Krankheitsbeginn und begleitenden Risikofaktoren (z. B. Neurodermitis, atopisches Ekzem) häufig beobachtet werden kann.
Da die Kollagenquervernetzung ein sehr risikoarmes Verfahren mit guten Erfolgsaussichten ist, empfehlen wir die Behandlung möglichst frühzeitig, wenn eine Befundverschlechterung anhand sich häufig ändernder Brillengläser oder Kontaktlinsen bzw. in hornhauttopografischen Untersuchungen nachvollziehbar ist, gleichzeitig aber noch ein für den Patienten brauchbares Sehvermögen mit Brille oder Kontaktlinsen erzielt wird.
Da sich die Progressionstendenz mit zunehmendem Lebensalter verlangsamt und nach etwa dem 50. Lebensjahr oft nur noch minimal über längere Zeiträume ist, wird die Indikation zur Durchführung der Behandlung zurückhaltender gestellt. Jedenfalls sind aber regelmäßige augenärztliche Kontrollen mit topografischer Vermessung der Hornhaut empfehlenswert.
Wie wird die Behandlung durchgeführt?
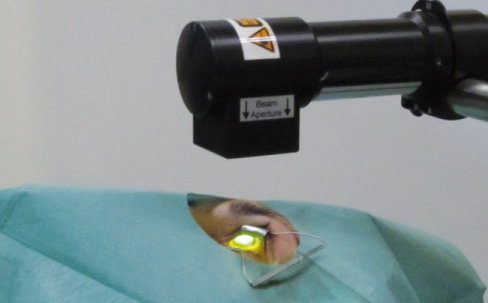
Die Vernetzungsbehandlung zur Stabilisierung der Hornhaut wird ambulant unter örtlicher Betäubung (Augentropfen) durchgeführt.
Vor der eigentlichen Bestrahlung mit UV-A-Licht wird die oberste Zellschicht der Hornhaut entfernt, damit das Riboflavin (Vitamin B2) in das Gewebe eindringen kann.
Die Hornhaut wird dann für 20 bis 30 Minuten in regelmäßigen Abständen mit Riboflavin-Augentropfen betropft. Anschließend wird die Augenoberfläche in Abhängigkeit des für den Patienten gewählten Behandlungsprotokolls für 10 bis maximal 30 Minuten mit einer UV-A-Lichtquelle beleuchtet. Während dieser Zeit wird die Hornhaut weiter mit Riboflavin betropft, welches hierbei als sog. Photosensibilisator dient und die UV-Strahlung absorbiert.
Während der Behandlung fixiert der Patient, der auf einer Liege auf dem Rücken liegt, ein Ziellicht. Durch die angewandten betäubenden Augentropfen ist die Behandlung selbst völlig schmerzfrei.
Durch die Beleuchtung wird das Riboflavin in der Hornhaut in einen angeregten Zustand versetzt, der einen photochemischen Prozess auslöst, in dem Sauerstoffradikale erzeugt werden. Die Sauerstoffradikale bewirken Wechselwirkungen mit dem Kollagen der Hornhaut, wodurch zwischen den Kollagenmolekülen Brückenbindungen entstehen. Dabei wird über 90 % des UV-Lichts in der Hornhaut aufgenommen, sodass keine Gefahr für die körpereigene Linse bzw. die Netzhaut besteht.
Wie ist der Heilungsverlauf?
Nach der Behandlung wird eine weiche Kontaktlinse als schützender Verband auf die Hornhaut aufgesetzt. Diese Verbandkontaktlinse sollte bis zur vollständigen Heilung der Hornhautdeckschicht belassen werden. Anfängliche Schmerzen oder ein Fremdkörpergefühl sind nicht ungewöhnlich. Diese Beschwerden können jedoch durch Augentropfen sowie Schmerztabletten gelindert werden. Tägliche augenärztliche Kontrollen zum Ausschluss von Entzündungen sind bis zum Verheilen der Hornhautoberfläche nach ca. 3 bis 5 Tagen erforderlich.
Sollten Sie bereits vor der Kollagenvernetzung formstabile Kontaktlinsen getragen haben, so können diese in der Regel bereits nach einigen Wochen wieder getragen werden. Dies sollte jedoch erst nach augenärztlicher Kontrolle erfolgen, um festzustellen, dass der Kontaktlinsensitz noch einwandfrei ist. Eine Neuanpassung von Kontaktlinsen ist frühestens 3 Monate nach dem Eingriff sinnvoll.
Welchen Behandlungserfolg kann man erzielen? Können Komplikationen eintreten?
Nach den bisherigen Ergebnissen dieser – 1998 erstmalig und mittlerweile an vielen Tausenden von Patienten durchgeführten – Therapie kann erwartet werden, dass eine stärkere Vernetzung der Hornhautbindegewebsmoleküle (Kollagene) erfolgt.
Dies verhinderte im bisherigen Beobachtungszeitraum ein weiteres Fortschreiten des Keratokonus, und es konnte sogar in der Mehrzahl der Fälle eine Befundbesserung im Sinne einer Reduzierung der irregulären Hornhautverkrümmung erreicht werden. Diese Effekte können frühestens 3 Monate nach der Behandlung beobachtet werden. Häufig kann bis zu 2 Jahren nach Kollagenquervernetzung noch eine Abnahme der Hornhautkrümmung erfolgen. Da dies im Einzelnen nicht vorhersagbar ist, kann eine Besserung jedoch keinesfalls garantiert werden.
Durch eine mögliche Änderung der Hornhautwölbung kann unter Umständen eine Neuanpassung formstabiler Kontaktlinsen erforderlich werden.
Als vorübergehende Nebenwirkungen sind eine Rötung des Auges, Kratzen, Brennen sowie verschwommene Sicht und Blendung durch helles Licht in den ersten Wochen nach der Operation beschrieben. Außerdem besteht bei nahezu allen Patienten für 3 bis maximal 6 Monate eine mit der Zeit abnehmende hauchige Hornhauttrübung, wodurch das Kontrastsehen in der Dämmerung herabgesetzt sein kann. In Einzelfällen können Trübungen dauerhaft zurückbleiben. Diese werden von der Mehrzahl der Patienten jedoch nicht als störend empfunden.
Schwerwiegende Komplikationen, im Wesentlichen eine Infektion der Hornhaut oder bleibende Trübungen der Hornhaut im Sinne von Narben und eine damit einhergehende Verschlechterung der Sehleistung, sind dabei nur sehr selten zu erwarten.
Eine zusätzliche bzw. spätere Therapie in Form von Einsetzen von Kunststoffringen (ICRS) in die Hornhaut bzw. eine Hornhauttransplantation wird durch eine vorangegangene Kollagenvernetzung nicht behindert. Nach den heutigen Erfahrungen ist davon auszugehen, dass der Effekt der Kollagenquervernetzung möglicherweise nicht lebenslang vorhält. Eine erneute Vernetzung kann dann in Abhängigkeit von der Sehleistung und der Befunde sinnvoll sein.
Was muss ich nach der Behandlung beachten?
Verband: Am Ende der Behandlung wird eine Verbandkontaktlinse eingesetzt, die die Heilung der Hornhautoberfläche unterstützt und auch die anfänglichen Beschwerden, wie Schmerzen, Brennen, Stechen und vermehrten Tränenfluss, lindert. Sollte sie einmal verloren gehen, kann dies problemlos bis zur Kontrolluntersuchung am nächsten Tag so bleiben.
Der Augenverband bleibt bis zum Folgetag.
Zusätzlich bekommen Sie nach der Behandlung noch einen Augenverband, den Sie am Tag der Behandlung sowie die erste Nacht hindurch tragen, damit Sie nicht versehentlich am Auge reiben. Sie können den Verband am nächsten Tag selbst entfernen oder auch bis zum Besuch beim Augenarzt belassen.
Schmerzen: In den ersten 24 Stunden nach dem Eingriff sind Augenirritationen mit stechendem, brennendem Schmerz und starkem Augentränen die Regel und können im Einzelfall als sehr unangenehm empfunden werden. Eine begleitende Schwellung der Augenlider und Rötung des Auges können auftreten. In dieser Phase können auf Anordnung des Arztes schmerzlindernde Medikamente eingenommen werden. Allerdings ist eine komplette Beschwerdefreiheit meist nicht zu erreichen.
Nach der ersten Phase können dann noch leichtere Missempfindungen durch Fremdkörpergefühl oder Kratzen bestehen. Diese sind die Folge der noch leicht „rauhen“ Hornhautoberfläche und sind kein Grund zur Sorge. Künstliche Tränen als Augentropfen oder Augengel können in der ersten Zeit die Beschwerden lindern.
Kontrolle beim Augenarzt: Nach der Behandlung empfehlen wir tägliche augenärztliche Kontrollen bis zur vollständigen Heilung der Hornhautoberfläche und Entnahme der Verbandkontaktlinse. Wann und wie häufig anschließend Kontrolluntersuchungen nötig sind, richtet sich nach dem Heilungsverlauf und wird Ihnen von Ihrem Augenarzt individuell empfohlen. Die Kontrolluntersuchungen sind zur optimalen Begleitung des Heilungsverlaufs und dem frühzeitigen Erkennen einer möglichen Komplikation (wie z. B. einer Entzündung) unerlässlich.
Zur Beurteilung des Behandlungserfolges führen wir nach Möglichkeit im ersten Jahr regelmäßige Kontrollen in unserer Praxis durch.
Augentropfen: Wichtig ist, dass Sie die verordneten Augentropfen sehr zuverlässig eintropfen. Sie erhalten nach der Behandlung einen genauen Tropfenplan für den gesamten Nachbehandlungszeitraum. Von diesem kann in Abhängigkeit des Heilungsverlaufes auf Anordnung Ihres Augenarztes abgewichen werden. Wenn Anwendungs- oder Verträglichkeitsprobleme auftreten, ändern Sie die Behandlung keinesfalls selbstständig, sondern konsultieren Sie immer Ihren Augenarzt.
Berührung des Auges: In den ersten Wochen sollten Sie nicht an dem behandelten Auge reiben. Generell steht beim Keratokonus das Augenreiben im Verdacht, ein Fortschreiten der Erkrankung zu begünstigen.
Körperliche Aktivität/Sport: In den ersten Tagen nach der Behandlung sollten Sie noch etwas zurückhaltend sein. Insbesondere gilt dies für körperlich anstrengende Sportarten, bei denen durch Kontakt des Auges mit Schweiß ein Infektionsrisiko besteht.
Wasser: In der ersten Woche bzw. bis zur vollständigen Heilung der Hornhautoberfläche sollten Sie den direkten Kontakt des Auges mit Wasser oder Seife/Shampoo vermeiden. Sollte doch einmal ein Tropfen Wasser beim Waschen des Gesichts in das behandelte Augen gelangen, so ist dies kein Grund zur Sorge. Schwimmbad- und Saunabesuche sind in diesem Zeitraum ebenfalls unbedingt zu vermeiden.
Autofahren: Ob und wann Sie nach der Operation wieder Auto fahren dürfen, hängt von Ihrer Sehschärfe ab. Bitte besprechen Sie dies mit Ihrem Augenarzt.
Lesen/Bildschirmarbeit/Fernsehen: Diese Tätigkeiten können Sie jederzeit nach der Behandlung wieder aufnehmen. Da die Augen dabei oft vermehrt austrocknen, sollte eine regelmäßige Nachbenetzung mit künstlichen Tränen erfolgen.
Arbeit/Schule: In der Regel können Sie bereits nach wenigen Tagen Ihrem Beruf wieder voll nachgehen, sofern die Sehschärfe des behandelten Auges oder beider Augen zusammen in Abhängigkeit der Anforderungen an das Sehvermögen bei der ausgeübten Tätigkeit hierfür ausreicht. Auch dem Schulbesuch steht dementsprechend nichts im Wege.
Sehvermögen, Brille und Kontaktlinsen: Unmittelbar nach der Behandlung wird die Sehleistung wesentlich schlechter sein als vorher. Dies ist ganz normal! Nach ca. 1 Woche mit vollständiger Heilung der Oberfläche wird auch die Sehleistung deutlich besser. Nach etwa 4 bis 6 Wochen wird in der Regel das ursprüngliche Sehvermögen wieder erreicht. Eine zumeist leichte Trübung der Hornhaut besteht oft für 3 bis maximal 6 Monate nach dem Eingriff.
Wenn Sie bereits vor der Behandlung Kontaktlinsen getragen haben, so können diese meist nach etwa 4 Wochen wieder getragen werden, sofern der Sitz der Kontaktlinsen noch einwandfrei ist. Eine Anpassung neuer Kontaktlinsen ist frühestens nach 3 Monaten sinnvoll.
Sonstige Medikamente: Bitte nehmen Sie Ihre sonstigen Medikamente, wie vom Hausarzt verordnet, weiter ein. Dies gilt auch für den Behandlungstag.
SOFORT müssen Sie zu Ihrem Augenarzt oder ggf. zu Ihrem augenärztlichen Notdienst gehen, wenn Sie eine Verschlechterung jeglicher Art (z. B. Schmerzen, stark gerötetes und/oder verklebtes Auge, Sehverschlechterung) bemerken sollten.
Im Notfall ist für unsere Patienten immer ein Augenarzt des MVZ Prof. Neuhann über die Vermittlung des Rotkreuzklinikums erreichbar: Telefon (089) 1303 0.
Weitere Informationen zum Keratokonus und den verwandten Hornhautveränderungen finden Sie in einer eigenen Information.



